Дистрофия ногтей и выпадение волос

Невозможно иметь красивые руки, если есть проблемы с ногтями. Согласно статистике, тем или иным недугом страдают ногти каждого пятого жителя планеты. Дистрофия ногтей, к примеру, может произойти как на пальцах рук, так и на пальцах стоп. Причиной заболевания обычно становится нарушение питания ногтевой пластины и ногтевого валика, который окружает ноготь с трех сторон.
Причины возникновения дистрофии ногтя или ониходистрофия
Ногти недополучают питание по разным причинам. Среди них:
• Механическая травма ногтевой пластины.
• Ослабление иммунитета из-за перенесенных инфекционных заболеваний.
• Заражение ногтей грибком.
• Гормональное нарушение в организме.
• Психическое расстройство.
• Воздействие на ноготь химических веществ.
Болезнь дистрофия ногтей имеет несколько разновидностей. Поэтому внешние проявления бывают разными. Рассмотрим основные из них, чтобы вовремя распознать недуг и немедленно приступить к борьбе с ним.
Срединная каналообразная дистрофия ногтей
 Поражаются обычно ногти больших пальцев рук. На
Поражаются обычно ногти больших пальцев рук. На 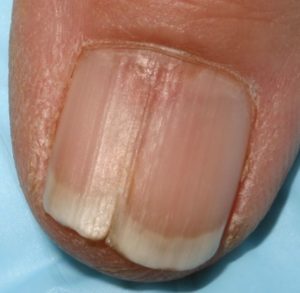 ногтевой пластине появляется продольная канавка, в стороны от которой расходятся мелкие трещины. В результате ноготь становиться волнистым.
ногтевой пластине появляется продольная канавка, в стороны от которой расходятся мелкие трещины. В результате ноготь становиться волнистым.
Чаще всего патология возникает из-за механической травмы. Обычно это неосознанные действия пациента: обкусывание или постоянное пощипывание ногтя. Такое поведение может быть дурной привычкой, но вполне может являться неврологическим расстройством.
Крайне редко каналообразная дистрофия передается генетическим путем.
Как избавиться?
Необходимо комплексное лечение дистрофии с медикаментозными препаратами.
Прежде всего необходима корректировка психического состояния человека. Трудность состоит в том, что обычно пациент отвергает свою причастность к увечью собственного ногтя. Поэтому лучше проводить лечение под наблюдением невролога.
Главный фактор успеха – прекращение механического воздействия на ноготь. Поэтому пальцы с поврежденными ногтями стоит забинтовать.
Одновременно проводятся мероприятия для укрепления ногтевой пластины: использование питательных кремов и лаков, прием витаминов.
Статья в Википедии про данную болезнь
Гапалонихия
 Данный тип дистрофии ногтей проявляется как размягчение и истончение ногтей, что ведет к их ломкости.
Данный тип дистрофии ногтей проявляется как размягчение и истончение ногтей, что ведет к их ломкости.
Нарушение может развиться из-за внутренних неполадок в организме (истинная гапалонихия). Но случается, что оно возникает из-за внешнего воздействия на ногти (приобретенная гапалонихия).
Причины: Гапалонихия возникает из-за таких заболеваний, как:
• Артрит
• Неполадки в желудочно-кишечном тракте
• Болезни периферических сосудов
• Заболевания щитовидной железы
Возможна истинная гапалонихия при наследственной предрасположенности, неполноценном питании. Размягчение ногтей провоцирует недостаток витаминов А и В, а также дефицит железа, серы, кальция.
Приобретенная гапалонихия возникнет при воздействии бытовой химии, травмировании ногтей. Травма возможна при неправильном выполнении маникюра, длительном использовании нарощенных ногтей.
Как лечить гапалонихию или дистрофию ногтя?
• Занимайтесь домашней уборкой только в резиновых перчатках.
• Если ноготь был поврежден, оберегайте его от повторных травм. Через некоторое время нездоровый ноготь отрастет и проблема уйдет сама собой.
• Откажитесь от использования нарощенных и накладных ногтей.
• Ешьте больше фруктов и овощей. Умерьте употребление жирных и сладких продуктов.
Обратите внимание на свои хронические заболевания – и лечите их в первую очередь.
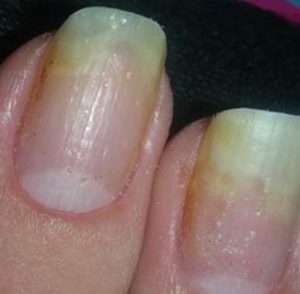
 Онихолизис или отслойка ногтя
Онихолизис или отслойка ногтя
Это заболевание характеризуется отторжением ногтя от ногтевого ложа. Между мягкой тканью и ногтевой пластиной образуется пустое пространство. Цвет ногтя меняется на серовато-желтый. Появляется неприятный запах.
Причиной такой дистрофии может стать грибковое заболевание. В этом случае недуг быстро охватывает все пальцы, захватывая кожу между ними.
Но часто онихолизис приобретается неинфекционным путем. Травмы ногтя, воздействие бытовой химии, прием антибиотиков, нарушение кровоснабжения пальцев – все это может вызвать болезнь.
Хронические заболевания сердечно-сосудистой системы, желудочно-кишечного тракта, нервной и эндокринной системы также способны спровоцировать недуг.
 Как избавиться?
Как избавиться?
• Если деформация ногтя случилась из-за травмы – коротко подстригайте ногтевую пластину, пока поврежденный участок не сойдет.
• Заклейте нездоровый ноготь антибактериальным пластырем, чтобы избежать его инфицирования.
• Займитесь лечением хронических заболеваний.
• Если принимали антибиотики, проверьте, нет ли дисбактериоза кишечника. Излечите его в первую очередь.
• Оградите ногти от контакта со стиральными порошками, химическими чистящими средствами. Занимайтесь уборкой только в резиновых перчатках.
• Если причина – заражение грибком, то без посещения специалиста не обойтись. Только врач назначит нужные препараты. Лечение же может продлиться достаточно долго.
Онихорексис
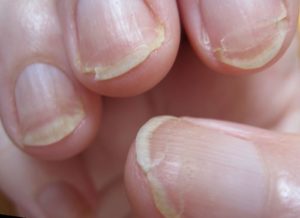 Основной признак – продольное расщепление ногтя. Трещин может быть несколько. В начале заболевания они почти не видны, но впоследствии становятся более глубокими.
Основной признак – продольное расщепление ногтя. Трещин может быть несколько. В начале заболевания они почти не видны, но впоследствии становятся более глубокими.
Расщепление ногтя чаще встречается у людей пожилого возраста. Это происходит из-за нарушения микроциркуляции крови и хронических заболеваний: сахарного диабета, псориаза, тиреотоксикоза, системного атеросклероза.
Причиной онихорексиса могут стать неграмотно выполняемый маникюр, использование лаков, содержащих ацетон, частые контакты с бытовой химией.
Как лечить?
Посещение дерматолога обязательно. Врач выявит первопричину и подберет правильное лечение. Обычно назначаются:
• Препараты, нормализующие микроциркуляцию крови.
• Средства для укрепления стенок сосудов.
• Витамины, минералы и аминокислоты.
• Массаж.
• Физиотерапия.
Онихошизис
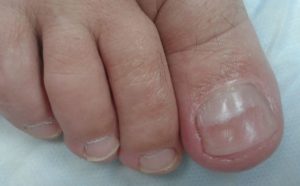 В этом случае пластина ногтя расслаивается и расщепляется, образуются поперечные трещины. Цвет ногтевой пластины принимает серый или грязновато-белый оттенок.
В этом случае пластина ногтя расслаивается и расщепляется, образуются поперечные трещины. Цвет ногтевой пластины принимает серый или грязновато-белый оттенок.
Частой причиной становится прямое попадание на ногти средств бытовой химии. Особенно опасны щелочные растворы.
Вред также наносят дешевые лаки для ногтей и растворители, содержащие ацетон.
Еще одной причиной расслоения может стать неправильное обращение с пилкой для ногтей, использование слишком грубых маникюрных инструментов.
 Лечение дистрофии ногтей – онихошизис.
Лечение дистрофии ногтей – онихошизис.
Лечение направлено на восстановление питания и укрепление ногтевой пластины. Необходимые лекарства может назначить только врач. В лечение входит массаж, физиопроцедуры.
Для лучшего питания ногтя назначаются комплексы витаминов и минералов, ненасыщенные жирные кислоты, аминокислоты.
Применяются общеукрепляющие и успокаивающие средства, повышающие иммунитет.
Целебное действие оказывают ванночки с морской солью.
Борозды Бо-Рейля

 Выглядят как плотные дугообразные бороздки. Проходят через всю ногтевую пластину между боковыми валиками ногтя. Глубина борозды достигает 1 мм. Цвет ногтя не меняется. Если борозд несколько, ноготь становится волнистым.
Выглядят как плотные дугообразные бороздки. Проходят через всю ногтевую пластину между боковыми валиками ногтя. Глубина борозды достигает 1 мм. Цвет ногтя не меняется. Если борозд несколько, ноготь становится волнистым.
В тяжелых случаях борозда Бо-Рейля углубляется и делит ноготь на две части. Отдаленная половина впоследствии полностью отделяется.
Причины появления могут быть разными:
• Травмы, в том числе от косметических процедур.
• Наличие кожного заболевания пальцев и ногтей: грибка, экземы, псориаза.
• Частые стрессы.
• Инфекционные заболевания.
• Высокая температура.
• Пищевое отравление.
• Перенесенный инфаркт миокарда.
Как избавиться?
Борозды Бо-Рейля не считаются отдельным заболеванием. Их наличие является результатом нарушения работы матрицы ногтя. Поэтому появившуюся борозду лечить не нужно. Она сойдет сама. Однако стоит обратить внимание на причину, вызвавшую деформацию ногтя. А это сможет сделать только врач. Так что обратиться к дерматологу придется.
Доктор назначит обследование у смежных специалистов: кардиолога, эндокринолога, гастроэнтеролога, аллерголога. Они и назначат правильное лечение.
Трахнонхиния
В этом случае ноготь становится тусклым и шершавым. Образуются многочисленные впадинки. Может начаться расслоение ногтевой пластины.
Возникает как сопутствующее заболевание при экземе.
Как избавиться?
В первую очередь лечить нужно основное заболевание – экзему. Ослабленные ногти стоит поддержать питательными ванночками и масляными масками.
«Наперсточный» ноготь
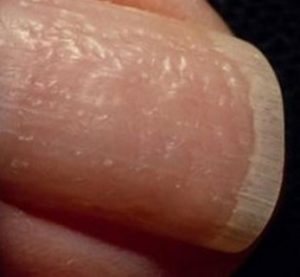
 На ногтевой пластине появляются многочисленные точечные впадины. По внешнему виду ноготь напоминает наперсток.
На ногтевой пластине появляются многочисленные точечные впадины. По внешнему виду ноготь напоминает наперсток.
Эта патология также не является самостоятельным заболеванием. Она проявляется при запущенных формах себореи или очаговой алопеции.
Как избавиться?
Главные усилия направляются на лечение основных заболеваний.
Ногти необходимо поддерживать и укреплять целебными масками и ванночками.
Дисхромия ногтей

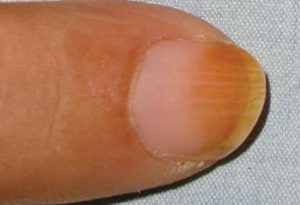 Характеризуется изменением цвета ногтевой пластины. Ноготь может полностью поменять цвет, возможно появление отдельных пятнышек и полосок от белого до черного цвета.
Характеризуется изменением цвета ногтевой пластины. Ноготь может полностью поменять цвет, возможно появление отдельных пятнышек и полосок от белого до черного цвета.
Одна из причин – травма ногтя. Серые, коричневые, желтые оттенки возникают под влиянием химических веществ, приема некоторых видов медикаментов.
Изменение цвета иногда происходит как следствие существующей болезни.
Как избавиться?
Обращение к врачу обязательно. Кроме дерматолога может потребоваться консультация эндокринолога, кардиолога, пульмонолога, нефролога. Лечение назначает только врач по результатам проведенного обследования.
 Онихомикоз
Онихомикоз
Это грибковая инфекция.
Встречается онихомикоз трех типов:
• нормотрофический
• гипертрофический
• атрофический (онихолитический)
При нормотрофическом онихомикозе изменяется только цвет ногтя. По краям появляются полосы и пятна белого или желтовато-серого цвета. Со временем весь ноготь меняет окраску.
При гипертрофическом онихомикозе ноготь меняет цвет, тускнеет, утолщается и разрушается с боков.
При атрофическом онихомикозе ноготь становится буровато-серым, ногтевая пластина истончается и отторгается. Обнаженный участок пальца покрывается рыхлым наростом.
Инфицирование происходит в сырых общественных местах: саунах, банях, бассейнах. Чешуйки кожи с болезнетворными грибами отпадают от ног зараженного человека. Во влажной среде грибы сохраняются длительное время, размножаются и инфицируют других людей.
Внутри семьи грибок передается при использовании общей обуви, мочалок, полотенец.
Обычно грибок поражает пальцы ног. Инфицирование ногтей на руках происходит в результате расчесывания зараженных участков.
Как избавиться?
Мази местного действия малоэффективны, если речь идет о поражении ногтевой пластины. Нездоровый ноготь сначала нужно размягчить кератолитическим пластырем. После этого его легко удалить механическим путем при помощи ножниц.
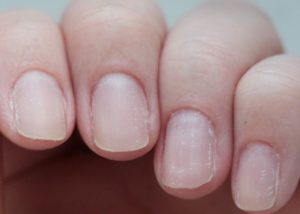
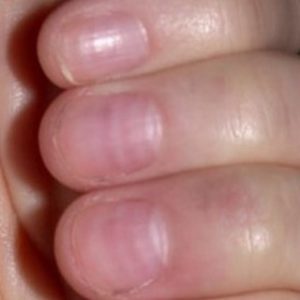 «Маникюрная» дистрофия ногтя
«Маникюрная» дистрофия ногтя
Ноготь вдоль и поперек покрывается белыми полосками. Появляются борозды Бо-Рейля. Ногтевая пластина шелушится, становится волнистой и шероховатой.
Главная причина – неаккуратное обращение с ногтевым валиком и ногтевыми пластинами при косметических процедурах. Особенно, если маникюр и педикюр проводится часто.
Применение лака и растворителей с содержанием ацетона также повреждают и обезвоживают ноготь.
Лечение маникюрной дистрофии ногтей:
Откажитесь от травмирующих процедур с обрезанием кутикулы. Используйте безопасный необрезной маникюр. Кутикула в этом случае не обрезается. Она размягчается с помощью специального средства на основе молочной или фруктовой кислоты. Затем безболезненно удаляется.
Не наносите на ногти лак, не наращивайте их и не используйте накладные. Дайте ногтям временный отдых. Займитесь их укреплением с помощью целебных масок, компрессов и ванночек.

 Дистрофия ногтей у ребенка
Дистрофия ногтей у ребенка
Детские пальчики точно так же страдают от ониходистрофии, то есть дистрофии ногтя.
Причиной появления патологии у детей становятся те же факторы, что и у взрослых: заболевания внутренних органов, грибковое поражение или травмы ногтя.
Дистрофия на ногтях ребенка возникает:
• При низком иммунитете.
• Травмах ногтя (частая причина – обгрызание).
• Неполноценном питании (недостаточном количестве витаминов в пище).
• Неправильном уходе (скопление грязи под ногтями, редкое обрезание).
• Перенесенных инфекционных заболеваниях (ветрянки, скарлатины, кори).
• Хронических болезнях внутренних органов.
• Кожных заболеваниях (псориазе, экземе).
• Иногда встречается и врожденная патология ногтей.
Лечение дистрофии ногтей народными средствами
Средства народной медицины отлично помогают при восстановлении нездорового ногтя. Однако народные методы являются лишь хорошим дополнением к лечению, которое назначил врач.
Здесь вы найдете самые действенные из них:
В течении 10 дней утром и вечером обрабатывайте ногти 5% настойкой йода. Двухдневный перерыв – и повторение курса еще раз.
На ночь приложите к ногтю компресс из 20% настойки прополиса. Проделайте 2-3 процедуры. Настойка не должна попадать на кожу, чтобы не вызвать ожога.
В двух стаканах воды комнатной температуры размешайте 1 столовую ложку пищевого желатина.
Оставьте на 40 минут для набухания.
Подогрейте, помешивая, до полного растворения.
Выпейте отдельными глотками в течении дня.
Курс – один месяц.
Ванночки
Они должны быть горячими – около 45 градусов. Используйте различные варианты ванночек: морская соль, сода, крахмал, отруби, эвкалипт, кора дуба.
После принятия ванночки руки аккуратно промокните мягким полотенцем и проделайте массаж кожи вокруг ногтя с втиранием одного из средств: масло чайного дерева, растопленный воск, витамины А или Е.
Подробнее про ванночки для ногтей.
Масляные маски
Распарьте пальцы. Намажьте ногти и кожу вокруг разогретым эфирным маслом. Оберните пальцы пищевой пленкой и наденьте шерстяные варежки. Через 15 минут сделайте массаж ногтей и кожи вокруг них.
Используйте масла:
• Лимон. Обладает антибактериальным и заживляющим свойствами.
• Иланг-иланг. Укрепляет, препятствует расслоению.
• Эвкалипт. Увлажняет и заживляет раны.
• Розмарин. Способствует росту.
***
Обращайтесь к врачу при появлении первых признаков неполадок в организме.
Правильно питайтесь. Употребляйте блюда с желатином: мармелад, желе, заливные. Полезны молочные продукты, дрожжи, продукты из сои, морепродукты, зеленые овощи.
Исключите попадание на ногти бытовой химии. Занимайтесь хозяйством в резиновых перчатках.
Не допускайте травмирования ногтей при маникюре. Доверяйте ногти только специалисту.
Не используйте дешевых лаков и растворителей, содержащих ацетон.
И тогда ногти не доставят вам проблем, а будут лишь радовать своим здоровым видом.
Видео о дистрофии ногтей
Источник
На современном этапе частота обращений пациентов с жалобами на выпадение волос значительно возросла, поэтому данная патология требует повышенного внимания и более глубоких знаний.Часто выпадение волос сопровождается наличием поражений ногтевых пластинок и, как показывает практика, объединяет их между собой причина возникновения. В таких случаях необходимо рассматривать эти патологии как взаимосвязанные.
Актуальность ониходис-трофий и алопеций связана не только с тенденцией к росту заболеваемости в последнее время, но и со сложным этиопатогенезом заболеваний, появлением резистентности к традиционному лечению, нарушением психосоциальной адаптации, а также снижением качества жизни таких пациентов.
Алопеция
Алопеция (облысение) — это патологическое выпадение волос. Классификация алопеций подразделяет их на рубцовые и нерубцовые формы.
- Нерубцовое выпадение волос: андрогенетическая (андрогенная) алопеция, диффузная алопеция, телогеновое и аногеновое выпадение волос, гнездная алопеция, патология стержня волоса, наследственные гипо- и атрихозы, трихотилломания.
- Стойкие (рубцовые) выпадения волос: рубцовое облысение с грубым рубцом, атрофическая форма рубцового облысения.
Причины алопеции
Причиной рубцового выпадения волос могут стать такие заболевания, как красный плоский лишай (синдром Литтла-Лассюэра), дискоидная красная волчанка, саркоидоз, системная и ограниченная склеродермия, псевдопелада, эпилирующий фолликулит, амилоидоз, склероатрофический лихен, некоторые внутренние болезни и др.
Нерубцовые алопеции могут быть генетически предрасположенными и как последствия гормональных и иммунных нарушений, физических травм, заболеваний желудочно-кишечного тракта, патологии нервной системы и др.
Прежде чем подробнее рассмотреть заболевания, приводящие к алопеции, предлагаем вспомнить строение и фазы роста волоса.
Строение и фазы роста волоса
Центральная часть волоса называется медулой, а ее основная часть — это кортекс, корковое вещество. Оно представляет собой веретенообразные эпителиальные клетки, которые обуславливают упругость и эластичность волос. Кутикула волоса состоит из ряда плоских, прозрачных, продолговатых ороговевших клеток. Они плотно прилегают друг к другу наподобие черепицы, защищая волос, отражают свет и придают волосу блеск. Так микроскопически выглядит здоровый волос. А при его повреждении кутикула более открытая и неровная, при этом агрессивные вещества могут проникать внутрь волоса, повреждая клетки коркового вещества.
Давно известно, что жизненный путь здорового волоса состоит из трех фаз роста:
- анагеновой, в которой находится примерно 85% волос.
- катагеновой — 1-2% волос.
- телогеновой — около 13-15% волос.
Первая фаза, анагеновая, характеризуется интенсивным делением образующих волос клеток в матриксе и хорошим кровоснабжением последнего. На этом этапе происходит окончательная дифференциация в медулу, кортекс и кутикулу в зоне кератинизации. В этой фазе волос находится около 3-6 лет. Вторая фаза, катагенная (или переходная), во время которой происходит замедление деления образующих волос клеток, а волосяная луковица отделяется от папулы. Фолликул сокращается на одну треть к первоначальной длине и начинает двигаться к поверхности, способствуя выпадению волоса.
Через 2-3 недели он переходит в завершающую фазу его жизненного цикла — телогенную (фаза покоя). От начала данной фазы до полного выпадения волоса проходит около 2-4 месяцев. За это время волос постепенно продвигается к поверхности кожи и выпадает, после чего волосяной фолликул опускается глубоко в кожу, и в его глубине, в остатке прежнего зачаткового слоя, клетки вновь размножаются — начинается новая анагенная фаза.
Виды алопеций
Телогеновое выпадение волос
Телогеновое выпадение волос (алопеция симптоматическая) — это невоспалительная диффузная равномерная потеря волос, не сопровождающаяся рубцеванием, связанная с преждевременным переходом волосяного фолликула с анагеновой фазы в телогеновую. Среди алопеций данная патология встречается наиболее часто.
Этиологически заболевание может быть связано с потерей крови, стрессом (наиболее частая причина), перенесенными инфекционными заболеваниями, авитаминозом, приемом некоторых лекарственных препаратов и др. Обычно алопеция начинается через 8-16 недель после этиологического воздействия и характеризуется быстрым диффузным выпадением волос (до 20-50%) в области всей волосистой части головы.
Андрогенетическая (андрогенная) алопеция
Андрогенетическая (андрогенная) алопеция — это патология, связанная с дисфункцией эндокринных желез. В патогенезе заболевания чаще принимают участие андрогены надпочечников и овариального происхождения, а мишенью выступают фолликулы волос. Начинается заболевание чаще в пубертатном возрасте. По статистике, именно этот вид алопеции составляет до 90% всех случаев облысения — как у мужчин, так и у женщин.
Клинически заболевание проявляется диффузным выпадением волос на волосистой части головы. Данная патология никогда не сопровождается рубцеванием и имеет волнообразное течение. Выделяют 7 стадий заболевания:
- I-III стадии — «залысины» на висках.
- IV стадия — формирование очага облысения на темени.
- V-VI стадии — слияние очагов на висках и темени.
- VII стадия — полное слияние очагов облысения.
Гнездная алопеция
Гнездная алопеция характеризуется постепенным выпадением волос в виде круглых очагов. Различают локальную, лентовидную, универсальную, тотальную и субтотальную алопецию. Выделяют три стадии течения гнездной алопеции:
- прогрессирующая, для которой характерна безболезненная эпиляция волос по краю очагов.
- стационарная.
- регрессирующая — в очаге поражения появляются новые волосы.
Трихотиломания
Трихотиломания — это навязчивое, психически зависимое состояние, выражающееся в выдергивании волос пациентом. Заболевание чаще наблюдается у детей. Клиническая картина характеризуется бесформенными участками алопеции, в основном в лобно-теменных областях волосистой части головы. Иногда в патологический процесс вовлекаются ресницы и брови.
Химиотерапевтическая алопеция
Химиотерапевтическая алопеция — это стойкое или временное, полное или частичное (зависит от дозы и длительности лекарственного воздействия) выпадение волос после химиотерапии. Изменения цвета и структуры волос могут появиться в период восстановления волосяного покрова. Тяжесть общего состояния больного влияет на степень и скорость развития алопеции.
Токсическая алопеция
Токсическая алопеция обычно имеет четкую временную зависимость. Она проявляется после приема некоторых лекарственных препаратов (например, цитостатиков), рентгенотерапии, действия экологически вредных факторов или влияния инфекционных агентов. Этот вид алопеции хорошо купируется после элиминации агента и проведения детоксицирующей терапии.
Диффузная алопеция
Диффузная алопеция — многопричинное заболевание, сопровождающееся равномерным облысением по всей площади головы. В норме, как известно, выпадает около 30-40 волос за сутки. Этот физиологический процесс связан с окончанием анагенового цикла их развития. При этом трихограмма не меняется и алопеция не развивается. Но в случае воздействия на организм некоторых факторов часть волосяных фолликулов преждевременно переходит в катагеновую и телогеновую фазы, что ведет к чрезмерному выпадению волос — развитию диффузной алопеции.
В зависимости от причин возникновения диффузные алопеции делят на индуцированные наркотические и лекарственные, токсические, поствакцинальные, после хирургических вмешательств, после родов, гормонально ассоциированные, после приема контрацептивов, неонатальные, при дефицитных состояниях, стресс-индуцированные, после перенесенных инфекционных заболеваний, хроническое диффузное телогеновое выпадение волос, синдром короткого анагена.
Клинически данная патология проявляется не только чрезмерным выпадением волос равномерно по всей поверхности волосистой части головы (80-250 единиц в сутки), но и их сухостью, тусклостью, ломкостью. Часто при выявлении и устранении неблагоприятных факторов выпадение волос уменьшается или вовсе прекращается.
Как показывают ранее проводимые исследования, у больных алопецией страдает микроэлементный статус и баланс аминокислот. Коррекция таких элементов является важной и необходимой составляющей в лечении этого заболевания, так как микроэлементы представляют собой интегральную часть структуры волос. Элементный состав волоса, кроме того, что отражает элементный баланс организма в целом, прямо характеризует химический гомеостаз кожи и волос и поэтому представляет непосредственный интерес при нарушениях функционирования последних. Поэтому больному рекомендуется применение витаминных препаратов и микроэлементов.
Ониходистрофии
Ониходистрофии — это патологическое изменение ногтевых пластинок, ногтевого ложа, а в тяжелых случаях — и ногтевых валиков. Этиология возникновения данной патологии сходна с причинами возникновения диффузной алопеции, которую мы рассматривали выше.
Выделяют такие виды ониходистрофий.
Виды ониходистрофий
Онихошизис (onychoschizis; онихо + греч. schisis — «расщепление») — расщепление ногтей в поперечном направлении, параллельно свободному краю ногтя. Поражается только свободный край ногтевой пластинки, расщепляясь в 2-3 и более слоя. При данной патологии ногтевое ложе и ногтевые валики не поражаются. Основной причиной онихошизиса может стать травма ногтя, а также применение различных химических средств (лак для ногтей, ацетон и др.).
Поперечная борозда ногтя (борозда Бо) — ониходистрофия, клинически проявляющаяся в виде дугообразной борозды, которая локализуется перпендикулярно боковым валикам. Возникает линия Бо при воспалительных процессах мягких тканей, травме заднего ногтевого валика и некоторых заболеваниях, при которых нарушаются функция и питание матрицы ногтя (нервно-психические, инфекционные, системные, экземы, псориаз).
Платонихия (platonychia) — данный вид ониходистрофии встречается редко. Выделяют врожденную и приобретенную платонихию, которая развивается вследствие воздействия некоторых профессиональных факторов. При платонихии поверхность ногтевой пластинки выглядит плоской, без нормальной выпуклости.
Птеригиум (pterigium unguis) — вид ониходистрофии, который характеризуется крыловидным разрастанием ногтевой кожицы (эпонихия). Разрастание чаще происходит в длину, иногда покрывая всю ногтевую пластинку (в норме эпонихий переходит на ногтевую пластинку не более чем на 1 мм). Данная патология может быть врожденной или развиваться вследствие онихофагии, болезни Рейно, склеродактилии, облитерирующего эндартериита, идистрофических изменений у больных красным плоским лишаем и псориазом.
Продольные борозды ногтя образуются при следующих патологиях: нарушении периферического кровообращения, травматических повреждениях матрицы или ложа ногтевой пластинки, нервных окончаний в области фаланг пальцев, а также при некоторых заболеваниях (подагре, красном плоском лишае, псориазе, хроническом ревматоидном полиартрите и др.). Борозды на ногтях могут быть единичными, располагающимися преимущественно в центральной части пластинки, или множественными, занимая всю поверхность ногтя. В некоторых источниках можно встретить разновидность данной патологии под названием ониходистрофия по типу бисера: продольные борозды более выраженные и напоминают бусы из бисера.
Онихолизис (onycholysis) — нарушение связи ногтевой пластинки с ногтевым ложем при сохранении его целостности. Выделяют частичный и тотальный онихолизис. Частичный характеризуется отделением части ногтевой пластинки в виде полосы вдоль свободного края ногтя или отделением от ногтевого ложа только небольшого участка на свободном крае ногтя в форме полулуния или трапеции. Часть ногтевой пластинки, отделившаяся от ногтевого ложа, сохраняет свою гладкую поверхность и нормальную консистенцию, однако приобретает беловато-сероватую окраску. При грибковом и бактериальном онихолизисе пораженная ногтевая пластинка видоизменятся: деформируется, изменяется ее рельеф и окраска. Тотальный онихолизис подразумевает отделение всей ногтевой пластинки от ногтевого ложа. Причины возникновения данной патологии: травмы ногтевой пластинки, кожные, системные, сердечно-сосудистые заболевания, сифилис, патологии нервной и других систем, грибковая и бактериальная инфекция.
Онихомадезис (onychomadesis; онихо + греч. madesis — «облысение») — ониходистрофия, которая, как и онихолизис, характеризуется отделением от ложа ногтевой пластинки, но не со свободного края, а с проксимального отдела со стороны заднего ногтевого ложа. Данная патология развивается, в основном, после сильной травмы ногтевой фаланги пальца, редко — при островоспалительных онихии, паронихии и др. Если процесс протекает без атрофии ногтевого ложа, то после восстановления функции матрицы отрастает здоровая ногтевая пластинка.
Койлонихия (koilonychias; греч. koilos — «полый ноготь») — блюдцеобразное, ложкообразное или чашеобразное вдавление на поверхности ногтевой пластинки, чаще на 2-м и 3-м пальцах рук, с сохранением гладкости, нормальной толщины и прозрачности ногтя. Многие авторы относят койлонихию к наследственным врожденным патологиям, однако описаны случаи данной патологии при онихомикозах, псориазе (симптом наперстка) и некоторых системных заболеваниях.
Ломкость ногтей (fragilitas unguium) — наиболее часто встречающаяся разновидность ониходистрофий. Поражается, в основном, свободный край ногтевой пластинки. Иногда нарушается только верхний слой ногтя, чаще разрушаются все слои, оставляя неровный бахромчатый край. Причины ломкости ногтей: наружное применение различных химических и лекарственных средств (лак, ацетон, перекись водорода и др.), контакт с бытовой химией, заболевания щитовидной железы и пищеварительного тракта, авитаминозы.
Гапалонихия (hapalonychia) — размягчение ногтевой пластинки, которая легко сгибается и обламывается с образованием трещин по свободному краю. Связывают данную патологию с нарушением метаболизма серы.
Трахионихия (trachyonychia) — ониходистрофия, которая характеризуется шероховатостью, шелушением и тусклостью ногтевой пластинки. Причины развития трахионихии разнообразные: авитаминозы, кож

